|
|
肾移植是终末期肾病患者最佳的治疗选择,可显著提高患者的生活质量。然而,移植肾功能延迟恢复(DGF)作为肾移植术后早期常见的并发症之一,可能导致移植物功能障碍,进而导致移植物功能丧失。
DGF是由多个危险因素和多种病理机制共同导致的,其中缺血再灌注损伤是目前被广泛认可的DGF发病机制,其介导的炎症反应和氧化损伤在DGF的发生中起重要作用。临床上把DGF定义为肾移植术后1周内至少需要透析1次,但该诊断标准存在滞后性,不能为DGF提供早期预警或诊断。为此,临床上亟需一种无创且敏感性、特异性相对较高的生物标志物来预警DGF的发生,以便及早干预,延长移植物的存活时间。
近年来,全血细胞衍生出的新型炎症因子,如中性粒细胞/淋巴细胞比值(NLR)、血小板/淋巴细胞比值(PLR)、单核细胞/淋巴细胞比值(MLR)、全身免疫炎症指数(SII)和全身炎症反应指数(SIRI)已被多项研究证实与全身炎症反应相关。陆军军医大学第一附属医院肾科朱龙银等研究了术前NLR、PLR、MLR、SII和SIRI在DGF患者中的临床价值及其对DGF的预警作用,研究结果表明,热缺血时间和术前PLR、SII是肾移植患者发生DGF的独立危险因素,术前全血细胞衍生炎症标志物在判断肾移植患者是否发生DGF中有潜在的临床应用价值。现摘录相关内容以供学习参考。
一、研究对象
选取2018年4月~2021年9月陆军军医大学第一附属医院接受同种异体肾移植术的患者191例,其中男133例、女58例。根据术后是否发生DGF,将患者分为DGF组(33例,其中男25例、女8例,年龄19~56岁)和肾功能即刻恢复(IGF)组(158例,其中男108例、女50例,年龄19~66岁)。
二、结果
(一)DGF组和IGF组临床资料比较
本研究DGF发生率为17.28%(33/191)。DGF组与IGF组之间冷缺血时间、热缺血时间、白细胞(WBC)计数、中性粒细胞绝对值(NEUT#)、淋巴细胞绝对值(LYMPH#)、出院时血清肌酐(SCr)差异均有统计学意义(P<0.05),其他指标2个组之间差异均无统计学意义(P>0.05)。见表1。
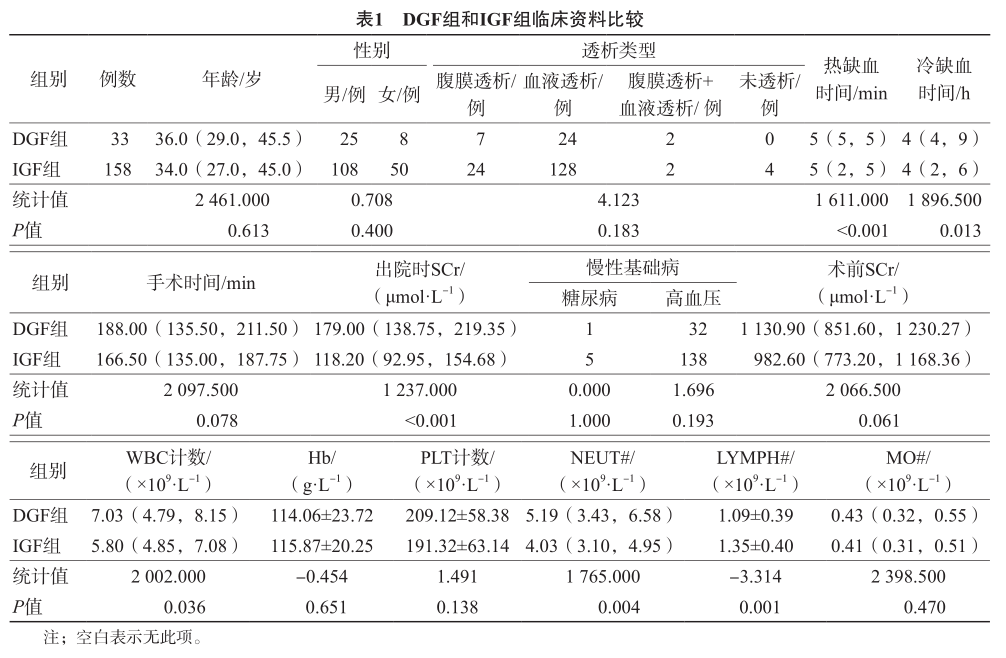
(二)DGF组和IGF组术前全血细胞衍生炎症标志物比较
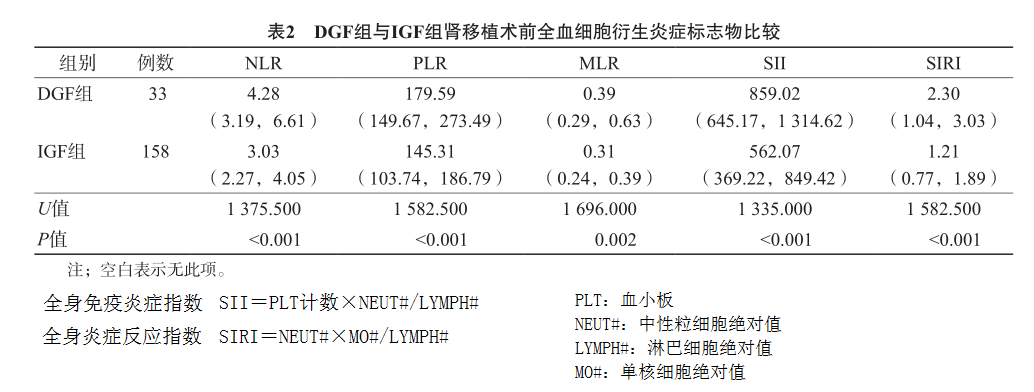
DGF组术前NLR、PLR、MLR、SII、SIRI均显著高于IGF组(P<0.01)。见表2。
(三)术前NLR、PLR、MLR、SII、SIRI判断肾移植患者发生DGF的效能
ROC曲线分析结果显示,术前NLR、PLR、MLR、SII、SIRI单项检测和联合检测判断肾移植患者发生DGF的曲线下面积(AUC)分别为0.736、0.696、0.672、0.744、0.696、0.801。
(四)肾移植患者发生DGF的危险因素分析
单因素Logistic回归分析结果显示,冷缺血时间、热缺血时间和术前WBC、LYMPH#、NEUT#、NLR、PLR、MLR、SII、SIRI均与肾移植患者发生DGF有关(P<0.01)。
多因素Logistic回归分析结果显示,热缺血时间和术前PLR、SII是肾移植患者发生DGF的独立危险因素[比值比(OR)值分别为1.672、1.035、0.994,95%CI分别为1.104~2.533、1.008~1.063、0.989~1.000,P<0.05]。
三、讨论
DGF的发生通常与全身性炎症反应有关。NLR、PLR、MLR、SII和SIRI是由中性粒细胞绝对值(NEUT#)、淋巴细胞绝对值(LYMPH#)、单核细胞绝对值(MO#)和血小板(PLT)计数衍生而来的新型炎症标志物,可反映机体的微炎症状态。中性粒细胞是机体固有免疫系统的重要细胞成分,是机体对抗外界干扰细胞免疫的首要防线;淋巴细胞参与适应性免疫,单核细胞通过将抗原呈递给淋巴细胞,在固有免疫和适应性免疫之间发挥桥梁作用。此外,PLT在炎症和免疫反应中也扮演着重要的调节角色。在炎症持续的状态下,中性粒细胞、淋巴细胞、单核细胞和PLT相互影响,其组合而成的新型炎症标志物更具稳定性。既往研究已经证实,终末期肾病患者长期存在微炎症状态,这种状态会导致免疫系统的激活并加速多种炎症因子的合成。多项研究表明,NLR和PLR可以作为预测慢性肾功能不全患者病情进展的指标。
目前,大多数研究都聚焦在寻找肾移植手术后对DGF预测的早期生物标志物,而对于术前预测DGF的生物标志物的研究相对较少。本研究结果显示,与IGF组比较,DGF组的术前NLR、PLR、MLR、SII和SIRI均显著升高(P<0.01);ROC曲线分析结果显示,单项检测时,术前SII具有最大的预测效能[AUC(95%CI)为0.744(0.676~0.814)],联合NLR、PLR、MLR、SII和SIRI后判断DGF发生的AUC可达0.801,提高了对DGF的预测效能;多因素Logistic回归分析结果显示,热缺血时间和术前PLR、SII是DGF的独立危险因素(P<0.05)。
虽然术前PLR和SII都是DGF的独立危险因素,但术前SII比PLR具有更高的预测效能。PLR反映了PLT与LYMPH#的比值,其升高可能提示了免疫系统的激活和炎症状态,这种状态可能导致血管损伤和不良的血管状况,从而增加DGF的发生风险。尽管PLR与DGF相关,但其只涵盖了PLT和LYMPH#的比值,而SII则综合考虑了PLT、LYMPH#和NEUT#,能更全面地反映免疫系统的炎症状态。因此,SII在DGF预测中具有更高的准确性和敏感性。
目前尚缺乏全血细胞衍生炎症标志物在DGF中的机制研究,推测其关联机制可能为:①高水平的全血细胞衍生炎症标志物反映了机体的炎症反应和免疫失衡状态。在肾移植术后,机体可能经历了缺血再灌注损伤、免疫激活和炎症反应,这些都是DGF的潜在机制。术前较高水平的全身性炎症状态加剧了DGF的风险。②移植肾的缺血再灌注损伤被认为是DGF的主要病理机制之一。在再灌注期间,过多的中性粒细胞、单核细胞和PLT在循环中大量聚集在移植肾中,引发肾微血管阻塞,增加急性肾小管坏死的风险,从而导致DGF。③高炎症指标可能与肾移植术后的免疫排斥反应相关,从而增加了DGF的风险。免疫细胞的激活和炎症细胞的浸润可能会导致肾脏组织破坏和功能障碍。炎症指标的升高反映了免疫系统的过度激活和免疫细胞的异常增殖,这可能会促进免疫排斥反应的发生。但需注意的是,上述机制并不是独立的,可能存在相互作用,共同影响DGF的发生、发展的关系。
DGF的发生机制是复杂的,涉及多种因素的共同作用。全血细胞衍生炎症标志物在肾移植手术前可预警DGF的发生,但绝非唯一因素或决定因素,这些标志物是否可以作为肾移植受者术前评估的临床决策工具还需进一步探讨。术前评估若提示全血细胞衍生炎症标志物升高,可在手术前充分改善患者机体状况,减轻炎症反应,做好围手术期DGF的预防措施,从而最大程度地减少DGF的发生。
综上所述,术前全血细胞衍生炎症标志物在预警DGF方面具有潜在价值。然而,需要指出的是,本研究样本量较小且为单中心研究,而且目前仍不清楚升高的全血细胞衍生炎症标志物是通过何种机制介导DGF的发生和发展。因此,我们期待未来进行更大样本量和多中心的研究,以探索全血细胞衍生炎症标志物在DGF中的临床价值。
本文仅供学习参考,完整准确内容请查阅原始文献:朱龙银,潘乾广,杨莎,曾玉琴,伏春晓,蒲友敏,方佳,鄢春艳,赵洪雯.全血细胞衍生炎症标志物对移植肾功能延迟恢复的预警价值[J].检验医学,2024,39(10):939-944.
【链接】
《肾脏移植受者移植肾功能延迟恢复临床诊疗指南(2023版)》21条推荐意见概览
http://yizhiwang.org.cn/forum.php?mod=viewthread&tid=89701
髂内动脉钙化对肾移植受者移植物功能延迟恢复和近期预后的影响
http://yizhiwang.org.cn/forum.php?mod=viewthread&tid=89855
|
|